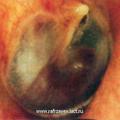
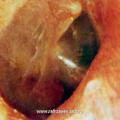
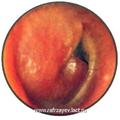
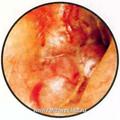
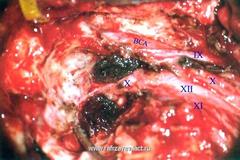
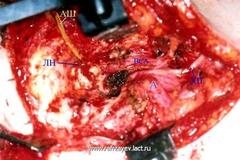
Параганглиома яремного отверстия (ПЯО)
Опухоли класса С
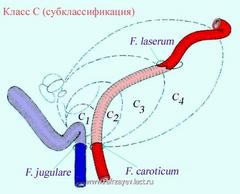
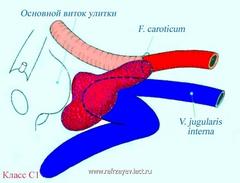
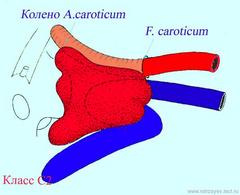
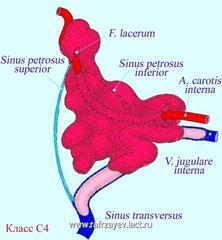
Опухоли класса C исходят из купола луковицы ЯВ. Разрушая корковый слой прилегающей кости, опухоль может распространяться вдоль яремной вены и черепных нервов – IX, X, XI, XII; проникает в следующие структуры:
- в сигмовидный синус;
- кверху – во внутренний слуховой проход и в просвет ушной капсулы;
- латерально – в гипотимпанум и среднее ухо;
- медиально – в яремное отверстье (F. jugulare) и мостомозжечковый угол.
Степень распространения опухолей класса С, сформирована на основе наличия разрушения канала ВСА и обозначена субклассификацией, включающий в себе 4 класса опухолей (С1-С4).
Схематическое изображение величины костных разрушений в соотношении с наличием класса опухоли барабанного гломуса (класса С)
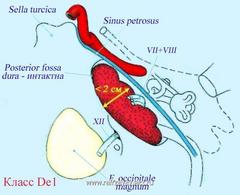
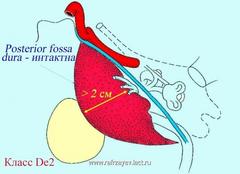
Опухоли класса D (De1, De2)
Классификация опухолей класса D, включает в себе опухоли с интракрканиальном распространением, которые могут быть экстрадуральными (класс De) или интрадуральными (класс Di).
В соответствие с наличием медиального смещения твердой мозговой оболочки (ТМО) задней черепной ямки (ЗЧЯ), опухоли класса De в свою очередь разделяются не две подгруппы – классы De1 и De2.
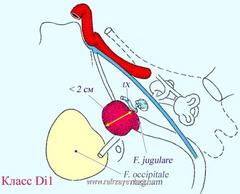
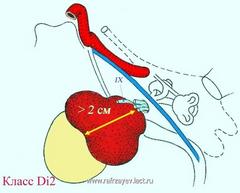
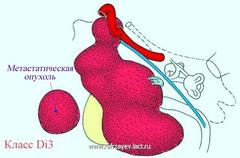
Опухоли класса Di
Опухоли класса Di отличаются интрадуральным распространением и в соответствие с глубиной вторжения (или инвазии) в ЗЧЯ разделяются на три группы – Di1, Di2 и Di3.
Опухоли класса Di3 в нейрохирургическом аспекте - не резектабельны. В некоторых случаях с целью паллиативной резекции возможно удаление экстрадуральной части опухоли, что способствует декомпрессии ее интрадуральной части. Послеоперационная лучевая терапия может оказать пользу некоторым больным. При развитии гидроцефалии у них показано вентрикуло-атриальное шунтирование.
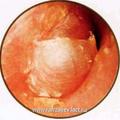
Отоскопическая семиотика ЯБП
Макроскопически ЯБП выглядит в виде полиповидной красно-коричневой массы, проникающей в наружный слуховой проход, или пульсирующей массы позади выступающей барабанной перепонки. По мере роста опухоли появляются гиперемия барабанной перепонки и ее выпячивание в нижних отделах, сглаживание опознавательных контуров и границ между барабанной перепонкой и стенками слухового прохода. При прорастании в слуховой проход опухоль определяется как новообразование округлой формы серого, красно-серого или багрового цвета, легко кровоточащее при прикосновении.
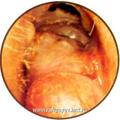
Визуализация некоторых этапов субтотальной петрозэктомии при удалении ЯБП
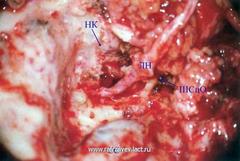
Смещение лицевого нерва кпереди (микроскоп)
Лицевой нерв (ЛН) мобилизован от шилососцевидного отверстия (ШСцО) до коленчатого гребня. Соединительные связки вокруг эпиневрума и ШСцО сохраняются для защиты нерва. Ново-созданный канал (НК) для ЛН, формируется в области проекции эпитемпанума при помощи бора, начиная от коленчатого гребня доходя до околоушной слюнной железы. СС – Сигмовидный синус.
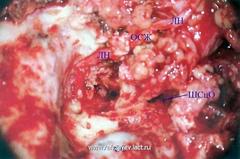
Лигирование сигмовидного синуса
Сигмовидный синус (СС) и твердая мозговая оболочка (ТМО) задней черепной ямки (ЗЧЯ) обнажаются после снесения костных структур сосцевидного отростка. Лигатурная игла для аневризмы (игла Дешана) проведена вдоль медиальной стенки СС через две рассеченные отверстия, сделанные на ТМО в ЗЧЯ.
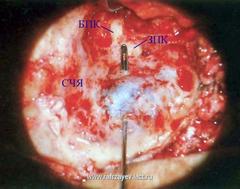
БПК – боковой полукружный канал, ЗПК – задний полукружный канал, СЧЯ – средняя черепная ямка: поверхность ТМО обнажена.
Удаление опухоли класса С2
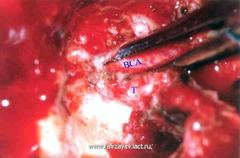
Первый шаг при удалении опухоли – это сепарирование ее переднего полюса от ВСА. Концы малого изогнутого зажима введены в канал ВСА – размещены между артерией и надкостницы канала.
Опухоль захватывает надкостницу канала ВСА, но не вторгается в адвентициальный слой артерии. При этом опухоль может быть сепарирована от стенки артерии вплоть до ее изгиба в канале.
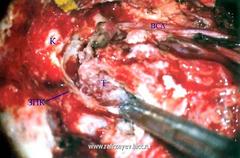
Мобилизация верхнего полюса опухоли – верхний полюс опухоли полностью отделен от ВСА. Позади капсулы (К) лабиринта, вдоль основания завитка улитки и ампулы заднего полукружного канала (ЗПК), костная структура удалена. Верхний полюс опухоли (Т) приподнят и отдален от обнаженных костных структур лабиринта.
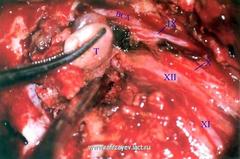
На плоскости разъединения между ТМО ЗЧЯ и задним полюсом опухоли веден наконечник отсоса.
Динамика больных яремно-барабанной параганглиомой
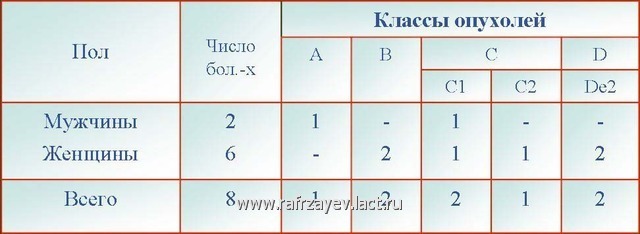
У больных с опухолями класса А, Б и С1-2 (всего 6 6ольных) была произведено хирургическое вмешательство по методике разработанной U. Fisch (1988). Так, при опухолях класса А и B, основные этапы операции (с проведением тех или иных дополнительных хирургических вмешательств) сводились к следующим:
- заушный кожный разрез с рассечением наружного слухового прохода;
- далее под микроскопом: расширение костного наружного слухового прохода бором;
- отсепаровка и мобилизация меатального кожного лоскута на ножке;
- дезартикуляция наковальне-стременного сочленения (для устранения опасности повреждения структур внутреннего уха) и мобилизация барабанной перепонки до визуализации опухоли;
- редукция объема опухоли путем диатермокоагуляции;
- удаление опухоли от промонториума;
- репозиция барабанной перепонки и меатального лоскута.
При удалении опухолей класса С1-2 (с проведением тех или иных дополнительных хирургических вмешательств) был применен расширенный трансмастоидальный доступ, включающий в себе:
- проведение широкого заушного разреза;
- выделение лицевого нерва (височную и скуловую ветви), магистральных сосудов и черепных нервов на шеи;
- мастоидэктомия с последующим тотальным удалением кожи наружного слухового прохода и барабанной перепонки (под микроскопом);
- далее под микроскопом: субтотальная петрозэктомия;
- транспозиция лицевого нерва кпереди после выделения его до шилососцевидного отверстия;
- лигирование сигмовидного синуса после снесения его костной стенки;
- обнажение ВСА дистальное опухоли после удаления медиальной стенки слуховой трубы;
- обнажение подвисочной ямки и удаление опухоли.
У 1 больного с остаточной опухолью после операции и 2 больных с опухолями класса De2 была проведена лучевая терапия в суммарной очаговой дозе 45 Гр.
Результаты
Основной жалобой у больных было на появление пульсирующего шума в ухе, прогрессирование тугоухости (кондуктивного характера) и выделение из уха (у 5 больных). У 4 больных, имело место также затруднение глотания, охриплость голоса – была выявлена атония мышц плечевого пояса и гемиатрофия языка, что свидетельствовало о нарушение функций (периферический паралич) IX-XII черепных нервов.
Полное удаление опухоли было достигнуто у всех больных с опухолями класса А и B (3 больных), а также у 1 больного с опухолью класса С1. У другого больного с опухолью класса С1 и у больного – класса С2 было произведено субтотальное удаление опухоли.
Несмотря на специфику заболевания, требующее энергичное хирургическое воздействие, щадящая микрохирургическая операция произведенная у всех больных с опухолями класса А и B не причинила особого ущерба важным структурам среднего уха, что позволило сохранить слух у этих больных. Катамнестические исследования последних не выявило наличие рецидива опухоли в отдаленном периоде после операции.
Парез лицевого нерва, связанный с операционной травмой у больных с опухолями класса С1-2, был устранен после симптоматического лечения проведенной на протяжении 6 мес.
При динамическом наблюдении больных (в среднем 4,5 года) получивших лучевую терапию признаков прогресса опухолевого процесса обнаружено не было.
Между тем не удалось достигнуть функциональной компенсации пораженных черепных нервов (IX-XII) после проводимого лечения больных.
Заключение:
Оптимизация хирургического вмешательства с учетом классификации опухолевого процесса по Fisch позволяет радикально удалить ЯБП класса А, B и С1, и получить удовлетворительные результаты при опухолях класса С-2.
Лучевая терапия, применяемая при остаточной опухоли или опухолях класса D2, предотвращает процесс прогрессирования опухоли (очевидно за счет образования периваскулярного фиброза), что может способствовать проведению в дальнейшем безопасной с нейрохирургом комбинированной операции.
Количество просмотров:
Вернуться в раздел Яремно-барабанная параганглиома