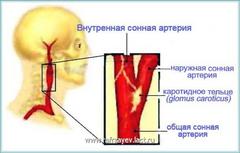
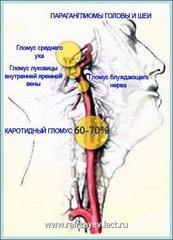
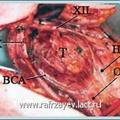
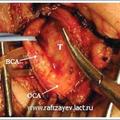
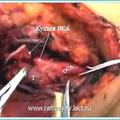
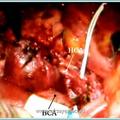
Каротидная хемодектома (КХ) или параганглиома, редко встречающаяся опухоль, развивающаяся из хеморецеаторного гломуса, расположенного на адвентициальном слое бифуркации сонной артерии – позади или у края внутренней сонной артерии (ВСА).
Опухоль составляет около 60-70% от всех параганглиом головы и шеи: в большинстве случаев она доброкачественная – малигнизация наблюдается в 6-10 % случаев. Критериями малигнизации чаще служат наличие рецидивов или метастазов, чем морфологические признаки опухоли.
Несмотря на прогресс, достигнутый в диагностике КХ и технике хирургического вмешательства, удаление опухоли нередко представляет угрозу для жизни больного. Операционный риск в этой связи обусловлен, прежде всего, с угрозой летальностью (3-9%), возникшей как в результате повреждения магистральных сосудов шеи, так и нарушением мозгового кровообращения вследствие вынужденной перевязки общей или внутренней сонных артерий.
Между тем интимная связь ряд черепных нервов (IX-ХП) с опухолью и опасность повреждения их во время операции (15-30%), также являются одним из важных факторов предопределяющей степени операционного риска.
Особенности диагностики и определенные сложности имеющее место при удалении КХ, а также отсутствие значительного личного опыта у большинства хирургов, побудили нас поделиться опытом хирургического лечения больных с данной патологией.
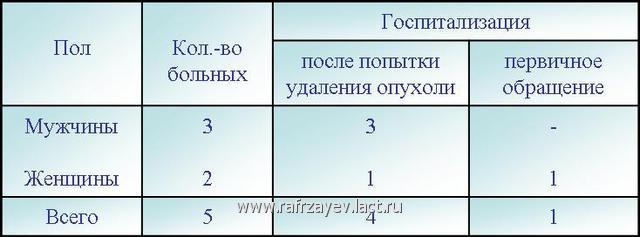
За период 1986-2008 гг. под нашим наблюдением находились 5 больных с КХ (средний возраст 48 лет) в числе которых были 3 мужчины и 2 женщин (табл.). За исключением одного больного, 4 больных поступили к нам после попытке удаления опухоли.
Табл. Динамика больных с КХ, госпитализированных за период 1986-2008 гг.
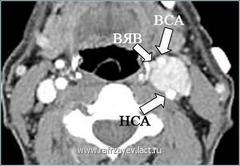
Наряду с общим клиническим исследованием больных, был произведен «золотой стандарт» диагностики, включающий КТ (предпочтительно аксиальные срезы), МРТ с ангиографией и каротидную ангиографию (КА).
По результатам последних можно выяснить взаимоотношение опухоли с сонными артериями или внутренней яремной веной, точно установить анатомию всех трех артерий, их диаметр, что в совокупности классифицировать тип опухоли (по Shamblin W.R. et al., 1971). Вместе с тем КА, также позволяет определить функциональные возможности виллизиева круга (состояние коллатерального кровообращения головного мозга), имеющие значение в обеспечение безопасности хирургического вмешательства в случаях неизбежности выключения ВСА из кровотока.
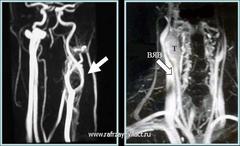
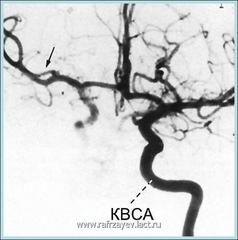
Каротидная ангиография (КА) является золотым стандартом наглядно демонстрирующей объем и расположение опухоли, а также определить степени ее васкуляризации
Правосторонняя КА больной с КХ: гиперваскулязированная опухоль, питающая ветвями наружной сонной артерии (НСА), расположена на бифуркации ОСА – наружная и внутренняя сонные артерии раздвинуты в стороны (признак Лиры).
КА, также позволяет определить функциональные возможности виллизиева круга (состояние коллатерального кровообращения головного мозга), имеющие значение в обеспечение безопасности хирургического вмешательства в случаях неизбежности выключения ВСА из кровотока (при резекции общей или внутренней сонных артерий).
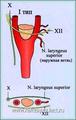
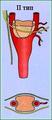
Степень распространения КХ у больных, согласно анатомической классификации опухоли по Shamblin W.R. et al., 1971.
При необходимости обеспечения доступа на основании черепа (при опухолях II и III типов) требуется мобилизовать околоушную слюнную железу до уровня основного ствола лицевого нерва.
Результаты хирургического вмешательства
Хирургическое вмешательство произведено 4 больным. Одному больному имеющий III тип опухоли в связи с неоперабельным состоянием опухоли (недостаточное коллатеральное кровообращение головного мозга) было отказано в операции.
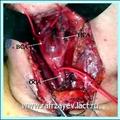
В 2 случаях - у больных имевших I и/или II типы опухоли, удаление опухоли произведено с сохранением магистральных сосудов шеи;
В одном случае - у больного имевший II тип опухоли, при удалении опухоли понадобилась резецировать НСА;
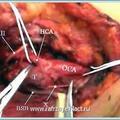
Удаление опухоли с резекцией развилки ОСА произведено у одного больного, у которого имелся III тип опухоли.Высокое расположение опухоли (на основании черепа) у больного не позволило восстановить целостность ВСА. Несмотря на соответствующую предоперационную подготовку, а также объективную регистрацию положительной динамики в функционировании соединительных артерий виллизиевого круга, через 12 часов после операции у больного возникли признаки ишемии полушария мозга. Спустя 10 часов после интенсивной симптоматической терапии, стабилизация функции мозга была полностью восстановлена.
Гистопатологический диагноз удаленной опухоли во всех случаях подтвердила наличие КХ.
Интраоперационное повреждение черепных нервов имело место в 3 случаях: у больных имеющих I и II типы опухоли были повреждены соответственно IX и XII черепные нервы, а у больного имеющего III тип - X и XII черепные нервы.
Продолжительность операции колебалась от 6 до 16 часов, средний объем потери крови составил 500 мл (объем от 80 до1850 мл).
При осмотре больных после операции (3-6 мес), функция того или иного пораженного черепного нерва (IX, X, XII) была частично компенсирована, что способствовала избежать угрозу их жизни.
Заключение
- В свете достаточной осведомленности широкого круга специалистов об особенностях КХ, в настоящее время все еще допускаются ошибки в установлении правильного предоперационного диагноза.
- Наличие тесной связи опухоли с сосудисто-нервным пучком шеи, а также ее распространение на основании черепа, в большинстве случаев могут служить одним из показателей предостерегающего о чрезвычайно высокой степени операционного риска.
- Несмотря на методичное выполнение этапов операции, частота интраоперационного повреждения черепных нервов остается высокой.
- Благоприятный исход операции во многом зависит о знании хирурга обо всех возможных соотношений, существующих между опухолью и сонными артериями в каждом конкретном случае.